PERÍODO PRÉ-OPERATÓRIO – RISCOS
A infecção pós-operatória é complicação conhecida, que pode acontecer em qualquer procedimento cirúrgico. Numa prótese esse risco é um pouco maior, já que não há vascularização no ambiente protésico e fazer chegar antibióticos na região para combater a infecção pode ser difícil. A incidência de infecção em uma prótese do quadril é em torno de 1% e pode vir de fontes locais, como a pele e tecidos em torno da ferida cirúrgica ou ser transportada pelo sangue de outras fontes no corpo por exemplo, abscesso dentário ou infecção urinária. O hematoma originado da própria operação também pode infectar-se e por isso nas primeiras duas semanas do período pós-operatório o cuidado deve ser grande, pois é período em que este hematoma ocasionado pela própria operação está em absorção. Já houve casos de infecção em hematoma por drenagem linfática feita nesse período, o que pode aumentar o volume do hematoma pós-operatório e predispor a complicações.
As infecções podem ocorrer no período pós-operatório imediato, onde consideramos até 3 meses e chamamos de precoces ou mesmo anos após a operação, onde chamamos infecções tardias. Geralmente as tardias são consequência de disseminação vinda de outras partes do corpo. Casos onde o quadril já foi operado ou onde o motivo da operação é a troca de uma prótese por outra têm mais risco de infectar.
Também têm mais risco os diabéticos, transplantados ou aqueles em que o sistema imunológico está comprometido e aqueles que têm psoríase ou anemia falciforme, além de doenças reumáticas como causa de sua artrose. Pode ser necessária consulta pré-operatoria com um infectologista em alguns casos onde o risco de infecção é considerado grande.
A infecção precoce geralmente apresenta-se com sintomas de dor, edema no local da operação, vermelhidão que piora com o passar do tempo ou saída de secreção pela ferida cirúrgica. Nas infecções tardias geralmente os sintomas são mais amenos, onde a dor pode ser o único sintoma e os exames laboratoriais podem não estar alterados. Nas radiografias, também pode não aparecer nada ou haver sinais de soltura da prótese e alterações ósseas. Por isso, realizar várias incidências radiográficas e outros exames de imagem podem ser necessários para determinar se há problemas na interface da prótese com o osso
Caso a infecção seja suspeitada e não exista nenhuma alteração nos exames de laboratório ou nas radiografias, outros exames podem ser necessários, como cintilografia óssea ou ressonância magnética. Realizar punção articular para que se colha líquido da articulação e nele se façam exames para diagnóstico também pode ser necessário. Uma vez diagnosticada a infecção, o tratamento deve ser imediato e a grande maioria delas irá requerer mais de uma operação, além de antibióticos por via intravenosa e o acompanhamento de um infectologista.
Quanto a cirurgia que será necessária para tratar a infecção na prótese, muitas vezes a limpeza cirúrgica do local, removendo-se os tecidos desvitalizados ou as coleções líquidas que se formam. A decisão de manter ou não manter a mesma prótese ou trocá-la por um espaçador com antibióticos ou mesmo por outra prótese definitiva é tomada antes ou durante a cirurgia.
Quando se removem os componentes da prótese e coloca-se um espaçador para controlar a infecção e depois, num outro tempo, implantar-se outra prótese definitiva, esta operação é chamada de revisão em 2 tempos, onde o típico tempo de intervalo entre o primeiro e o segundo tempo é de 6 a 8 semanas. Quando se faz a limpeza cirúrgica e troca-se imediatamente por outra prótese definitiva, chamamos de revisão em tempo único.
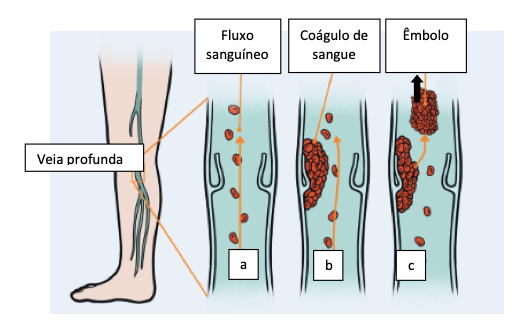
Outra complicação que pode acontecer é a TVP (Trombose Venosa Profunda), que é quando ocorre a coagulação do sangue dentro de uma veia geralmente na perna, na coxa ou na pelve. Alguns fatores de risco para TVP são fraturas dos membros inferiores, cirurgia de prótese no quadril, repouso prolongado na cama, gravidez, uso de anticoncepcionais, fumo, excesso de peso, distúrbios de coagulação, história prévia de TVP ou doença tromboembólica, história prévia de câncer. O risco maior de TVP ocorre nos primeiros 15 dias após a operação, podendo ocorrer até a quarta semana do período pós-operatório. (Figura 14)
Quando ocorre a coagulação dentro da veia, o sangue para de circular ali e mais coágulo se forma. Quando este coágulo migra dentro da veia vira um êmbolo que circula pelo organismo, pode migrar até a veia pulmonar, onde chamamos de trombo-embolismo pulmonar, situação muito mais grave e que requer internação e tratamento imediato.
Os sintomas de TVP são inchaço nas pernas, dor na perna, sensação de aquecimento e endurecimento ou queimação. No exame físico palpa-se edema que chamamos de empastamento, e a circulação venosa periférica está aumentada para compensar o baixo fluxo da veia comprometida. Para diagnosticar a TVP o exame mais comum é a ultrassonografia-doppler dos membros inferiores. Na ultrassonografia não há uso de raios-x e o exame é de fácil execução e fiel no diagnóstico, pois mostra com clareza as veias afetadas.
Uma vez diagnosticada e tratada, a maioria das TVP´s cura sem deixar sequelas. Numa minoria dos pacientes ocorre a síndrome pós-trombótica, que pode levar a dor e edema crônico no membro envolvido.
A incidência de TVP diminuiu muito com o uso de agentes profiláticos e esta pode ser feita de forma mecânica ou química. A forma mecânica é a mobilização precoce logo após a cirurgia e o uso de dispositivos de compressão venosa, que podem ser ligados ao pé ou às pernas e promovem compressão intermitente e contínua das veias para melhorar a circulação venosa. A profilaxia química é realizada com medicações anticoagulantes, ministrada por via oral ou subcutânea por 28 a 35 dias no período pós-operatório.
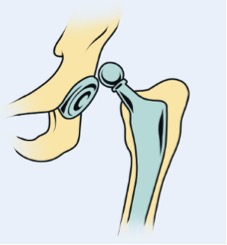
A luxação de uma prótese também é um risco a ser considerado. Quando a cabeça femoral da prótese sai fora do seu continente, o componente acetabular da prótese, chamamos isso de luxação (Figura 15). A incidência de luxação nas próteses em geral varia de 0,3 até 10% dependendo do estudo. Alguns artigos na literatura afirmam que as mulheres tendem mais a deslocar uma prótese e os mais idosos tendem a deslocar mais que os mais jovens.
Quando o motivo que levou a realização da prótese é a fratura aguda do colo femoral, o risco é maior quando comparado à artrose. Quando uma prótese é realizada, é necessária uma incisão nos tecidos moles que seguram a articulação do quadril em seu lugar. Alguns músculos e ligamentos são abertos para ter-se acesso à articulação e os mesmos são fechados ao final da operação.
Leva um bom tempo até que estes tecidos cicatrizem a ponto de receber grandes solicitações mecânicas, e alguns movimentos podem promover a ruptura tecidual ou mesmo seu afrouxamento facilitando assim, o deslocamento da prótese. A maioria das luxações ocorre até 6 meses depois da cirurgia podendo, menos frequentemente ocorrer em qualquer tempo depois da cirurgia. Existem muitas causas para que ocorra uma luxação. Geralmente vários fatores contribuem para isso, como por exemplo alguns pacientes que têm doenças neuromusculares como Parkinson, que promovem a perda de controle sensório motor.
Outros pacientes com problemas cognitivos, senilidade ou demência e o alcoolismo também são mais afetados por não entenderem e não seguirem as recomendações para evitar a luxação. O incorreto posicionamento dos componentes da prótese pelo cirurgião também pode propiciar a luxação. Na maioria das vezes a luxação decorre de vários fatores associados, mas sabe-se que quando ocorre nos primeiros meses da cirurgia têm melhor prognóstico para não voltar a ocorrer do que as mais tardias.
Se a luxação ocorrer, será necessário colocar a prótese no lugar. Isso chamamos procedimento de “redução”. Este procedimento na maioria das vezes é realizado de forma fechada, sem a necessidade de nova operação, mas algumas vezes pode ocorrer que na tentativa de redução a prótese não vá para o lugar, e daí pode haver necessidade de intervenção aberta para conseguirmos o objetivo.
Podem ocorrer também fraturas durante a cirurgia. São ocorrência rara, menos de 1% das operações. A implantação de uma prótese num osso osteoporótico causa grande parte dessas fraturas. A maioria delas é benigna e são notadas somente na radiografia de controle pós-operatório, muitas vezes difíceis de notar e sem consequências. Em outras vezes, alterar o plano de descarga de peso com o uso de muletas, retardando a retirada delas pode ser necessário até que ocorra a consolidação.
Fraturas mais graves podem necessitar de fixação adicional, como placa e parafusos. As fraturas em torno da prótese, chamadas de fratura periprotética podem também ocorrer muitos anos depois da cirurgia, usualmente resultado de traumatismo, como uma queda. Se isso ocorrer, é necessária nova operação para estabilizar a fratura, e algumas vezes a troca dos componentes da prótese.

